- Что нужно знать о Крымской геморрагической лихорадке?
- (еще одна инфекция передающаяся клещами на юге России)
- Патогенез (что происходит?) во время Крымской геморрагической лихорадки:
- Симптомы Крымской геморрагической лихорадки:
- Профилактика Крымской геморрагической лихорадки:
- Для предотвращения заражения основные усилия направляют на борьбу с переносчиком заболевания. Проводят дезинсекцию помещений для содержания скота, предотвращают выпас на пастбищах, находящихся на территории природного очага. На территории массового организованного отдыха людей, летних оздоровительных учреждений проводятся, скашивание травы, огораживание территории и барьерную акарицидную (освобождающую от клещей) обработку.
- О профилактике Крымской геморрагической лихорадки
- Геморрагическая лихорадка с почечным синдромом (ГЛПС) — симптомы и лечение
- Определение болезни. Причины заболевания
- Этиология
- Эпидемиология
- Симптомы геморрагической лихорадки с почечным синдромом
- ГЛПС у беременных
- Патогенез геморрагической лихорадки с почечным синдромом
- Классификация и стадии развития геморрагической лихорадки с почечным синдромом
- Осложнения геморрагической лихорадки с почечным синдромом
- Диагностика геморрагической лихорадки с почечным синдромом
- Дифференциальная диагностика
- Лечение геморрагической лихорадки с почечным синдромом
- Прогноз. Профилактика
Что нужно знать о Крымской геморрагической лихорадке?
(еще одна инфекция передающаяся клещами на юге России)
крымская геморрагическая лихорадка (КГЛ)– острое, природно-очаговое инфекционное заболевание человека, передающееся через укусы клещей, характеризующееся лихорадкой, выраженной интоксикацией и кровоизлияниями в кожу и внутренние органы, характеризующееся тяжелым течением и высокой летальностью.
Возбудителем крымской геморрагической лихорадкиявляется вирус, который был открыт в 1945 г. Крыму, при исследовании крови больных солдат и переселенцев, заболевших при проведении работ по уборке сена.
Природный резервуар возбудителя— грызуны, крупный и мелкий рогатый скот, птицы, дикие виды млекопитающих, также сами клещи, способные передавать вирус потомству через яйца, и являющиеся вирусоносителями пожизненно. Основные переносчики болезни– клещи. Источник возбудителя — больной человек или инфицированное животное.
Заражение опасной инфекцией человека происходит при укусе клеща, при контакте с ним во время ухода за сельскохозяйственными животными (снятие незащищенными руками, раздавливание). Укус клеща может быть безболезненным и поэтому для человека незаметным. Кроме того, прежде чем присосаться, клещ несколько часов может ползать по телу человека, выискивая наиболее удобное для него место.
Вспышки заболевания на территории юга России ежегодно бывают в Краснодарском и Ставропольском крае, Астраханской, Волгоградской и Ростовской областях, в республиках Дагестан, Калмыкия и Карачаево-Черкесии. Заболевание также встречается на юге Украины и в Крыму, Средней Азии, Китае, Болгарии, Югославии, Пакистане, Центральной, Восточной и Южной Африке (Конго, Кения, Уганда и др.).
Патогенез (что происходит?) во время Крымской геморрагической лихорадки:
В основе патогенеза геморрагической крымской лихорадки лежит повышение проницаемости сосудистой стенки. Накопление вируса в крови обусловливает развитие тяжелого токсикоза, вплоть до инфекционно-токсического шока с нарастающим внутрисосудистым свертыванием крови, угнетение кроветворения, что усугубляет проявления геморрагического синдрома (кровоизлияний на коже и внутренних органах).
Симптомы Крымской геморрагической лихорадки:
Инкубационный периодот одного до 14 дней. Чаще 3-5 дней. Болезнь развивается остро. В начальном (предгеморрагическом) периоде отмечаются признаки общей интоксикации, характерные для многих инфекционных болезней. Начальный период длится чаще 3-4 дня (от 1 до 7 дней). В этот период на фоне высокой лихорадки отмечают слабость, разбитость, сильная головная боль, ломота во всем теле, боли в мышцах и суставах.
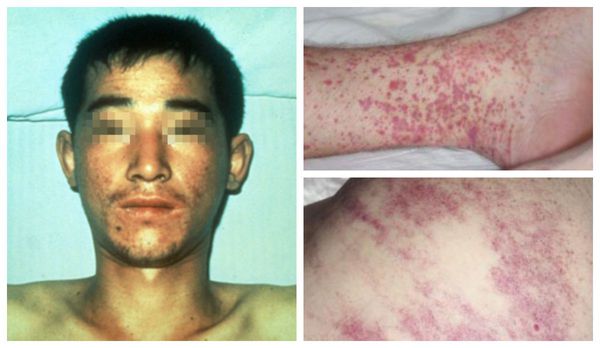
Геморрагический период соответствует периоду разгара заболевания. У большинства больных на 2-4-й день болезни (реже на 5-7-й день) появляются кровоизлияния (сыпь) на коже и слизистых оболочках, гематомы в местах инъекций, могут быть кровотечения (желудочные, кишечные и др.). Состояние больного резко ухудшается. Возможны носовые, маточные кровотечения, кровохарканье, кровоточивость десен, языка, конъюнктив.
Лечениебольных КГЛ проводится только в инфекционных стационарах. Исход заболевания зависит от своевременности обращения больного за медицинской помощью. Во время начатое лечение противовирусными препаратами, на 1-2 день с момента клинических проявлений, предупреждает развитие опасного геморрагического синдрома и следовательно является залогом благоприятного исхода болезни.
Профилактика Крымской геморрагической лихорадки:
Для предотвращения заражения основные усилия направляют на борьбу с переносчиком заболевания. Проводят дезинсекцию помещений для содержания скота, предотвращают выпас на пастбищах, находящихся на территории природного очага. На территории массового организованного отдыха людей, летних оздоровительных учреждений проводятся, скашивание травы, огораживание территории и барьерную акарицидную (освобождающую от клещей) обработку.
Жители Мурманской области ежегодно выезжают в южные регионы страны во время отпусков и могут оказаться в природном очаге этого заболевания в эпидемический сезон активности клещей (апрель — август). В целях личной безопасности необходимо использовать защитную одежду при выходе на природу, в том числе на пастбища, полевые работы, отдых и каждый час проводить само – и взаимоосмотры на наличие клещей. Одежду, спальные мешки и палатки необходимо обрабатывать репеллентами, отпугивающими клещей. При укусах клеща в зоне обитания немедленно обратиться в ближайшее медицинское учреждение за помощью.
Вакцина против Крымской геморрагической лихорадки пока не разработана и иммунизация населения не проводится. Поэтому основными мероприятиями по профилактике КГЛ остаются меры направленные на предотвращение контакта клещей с человеком.
Выполняя эти несложные правила вы позволите сохранить свое здоровье и здоровье своих близких.
Источник
О профилактике Крымской геморрагической лихорадки
Территория Ставропольского края относится к единому природному очагу Крымской геморрагической лихорадки, расположенного на юге Российской Федерации. С 1999 года наблюдается высокая активность очага с заболеванием населения в весенне-летний период. С 1999г. по 2012 г. в крае зарегистрировано 572 больных КГЛ, у 23 из них (4 ,2%) заболевание закончилось летальным исходом.
Что нужно знать о Крымской геморрагической лихорадке?
Крымская геморрагическая лихорадка ( КГЛ) – острая особо опасная природно-очаговая вирусная инфекция, с тяжелой интоксикацией организма, с поражением сосудистой и свертывающей систем, приводящая к кровотечениям различного характера от незначительных петехий на коже и слизистых до массивных внутриполостных ( желудочных, маточных, легочных и др.). зачастую приводящих к летальным исходам.
Источником заражения для человека в природных биотопах являются пастбищные иксодовые клещи, распространенные преимущественно в степных, лесостепных и полупустынных ландшафтно-географических зонах. Основными прокормителями клещей в хозяйственных условиях ( личные подворья, сельхозпредприятия) являются крупный и мелкий рогатый скот, в природных биотопах – зайцы, ежи, птицы семейства врановых ( грачи, вороны, сороки).
Заражение опасной инфекцией человека происходит при укусе клеща, при контакте с ним во время ухода за сельскохозяйственными животными ( снятие незащищенными руками, раздавливание). Укус клеща может быть безболезненным и поэтому для человека незаметным. Кроме того, прежде чем присосаться, клещ несколько часов может ползать по телу человека, выискивая наиболее удобное для него место.
Больной человек может послужить источником для заражения других людей через кровь и выделения, содержащих вирус ( рвотные массы, слюна, мокрота). Также человек может заразиться при убое сельскохозяйственных животных ( при контакте с кровью), на которых паразитируют иксодовые клещи, содержащие вирус КГЛ.
Инкубационный период заболевания длится от 1 до 14 дней, в среднем 4-6 дней. В клинике КГЛ наблюдается 2 периода лихорадки. Заболевание всегда начинается остро с высокой температуры до 39-40о и болевого синдрома различной локализации. Возможен озноб, головная боль, боли в мышцах, суставах, животе и пояснице. Часто наблюдаются возбуждение, сухость во рту, головокружение, рвота, покраснение лица и слизистых оболочек. Через несколько дней ( часов) температура снижается и человек считает, что он выздоравливает. Но буквально через некоторое время может начаться вторая волна лихорадки с присоединением геморрагического синдрома ( кровотечения). Причем кровотечения могут быть не только наружными, но и внутренними, что может привести к неблагоприятному исходу заболевания. В этом периоде болезни больной человек опасен для окружающих. Существует множество примеров заражения медицинских работников, оказывающих помощь больным с нарушением противоэпидемических требований.
Лечение больных КГЛ проводится только в инфекционных стационарах. Исход заболевания зависит от своевременности обращения больного за медицинской помощью. Во время начатое лечение противовирусными препаратами, на 1-2 день с момента клинических проявлений, предупреждает развитие опасного геморрагического синдрома и следовательно является залогом благоприятного исхода болезни.
Как человек может заразиться КГЛ?
Обычно человек заражается вирусом КГЛ от укусов клещами, находясь на территории, где обитают иксодовые клещи ( природный биотоп) – это может быть пастбище, поле, дача, лесополосы, поляны, а также, контактируя с животными при уходе за ними, на которых могут паразитировать клещи. Только в половине случаев заболевшие люди отмечают укус клеща, иногда замечают ползающего клеща. Клещ обычно цепляется за движущие предметы, людей, животных.
Наибольшему риску заражения КГЛ подвержены сельские жители, имеющие в личном хозяйстве крупный и мелкий рогатый скот, а также работники животноводческих предприятий, чабаны, которые контактируют с клещами при уходе за поголовьем. Животные, при выпасе на пастбищах, в первую очередь подвергаются нападению клещей в весенний период после их выхода с зимовки. Весной при достижении среднесуточных температур выше 10 С, клещи активно выходят на поверхность почвы и начинают искать прокормителя ( теплокровные животные). Ухаживая за животными, человек может невольно контактировать с клещами. Женщины чаще заболевают при контакте с клещами во время доения коров ( в случае заклещевленности вымени). Некоторые сельские жители практикуют снятие клещей с животных незащищенными руками и их раздавливание, что является наиболее опасным в плане заражения КГЛ. Убой и разделка заклещеванных сельскохозяйственных животных, снятие с них шкур незащищенными руками, может привести к заболеванию КГЛ. Чаще всего случаи заболевания КГЛ, связанные с уходом за сельхозживотными, регистрируются в мае-июне в период их массового паразитирования на животных.
Домашние питомцы – собаки и кошки, гуляя на улице, могут также « подцепить клеща» и принести его в дом. В городской черте – это чаще лесные клещи, которые переносят возбудителя клещевого боррелиоза. Клещи, обитающие в пределах дачных участков, граничащих с сельскими поселениями, также могут быть опасны как переносчики вируса КГЛ.
В июне – июле люди подвергаются риску присасывания клещей во время работ в поле, на бахче, сенокосе или находясь на отдыхе в природном биотопе, чаще на открытых территориях рядом со скотопрогонными путями, лесополосах. При этом, в ряде случаев, человек может не заметить контакт с клещом, однако при появлении первых клинических проявлений заболевания у лиц, находившихся в природном биотопе в неблагополучных по КГЛ территориях, должно насторожить больного в отношении заражения КГЛ и необходимости обращения за медицинской помощью в ранние сроки с момента появления клиники.
В очаге, где находится больной КГЛ с геморрагическими проявлениями ( кровотечения), ухаживающие за ним люди могут заразиться при контакте с выделениями больного ( кровью), или предметами, загрязненными кровяными выделениями.
Какие профилактические мероприятия должны проводиться с целью предупреждения заболевания КГЛ?
В первую очередь, в период активизации клещей, необходимо осуществлять мероприятия, направленные на предотвращение контакта с клещами и снижение численности иксодовых клещей:
в целях личной безопасности использовать защитную одежду при выходе на природу, в том числе на пастбища, полевые работы, отдых и каждый час проводить само – и взаимоосмотры на наличие клещей. Одежду необходимо обрабатывать репеллентами, отпугивающими клещей. При выборе репеллента необходимо отдать предпочтение препаратам, которые согласно инструкции по применению используются в отношении клещей- переносчиков КГЛ;
при уходе за животными категорически нельзя снимать клещей не защищенными руками и раздавливать их;
при наличии заклещеванности животных необходимо обращаться к ветеринарным специалистам и проводить противоклещевые обработки животных в соответствии с их рекомендациями;
перед убоем сельскохозяйственных животных необходимо провести противоклещевую обработку, при убое использовать средства защиты ( перчатки) для исключения контакта с кровью животного;
в сельских муниципальных образованиях необходимо проводить предсезонную акарицидную обработку пастбищ и их смену, с планированием ввода обработанных от клещей животных на освобожденные от клещей пастбища;
в загородных летних оздоровительных учреждениях необходимо проводить санитарную очистку территории, скашивание травы, огораживание территории и проведение барьерных акарицидных обработок;
в парках и других местах отдыха населения необходимо проводить очистку от сорной растительности, окашивание, акарицидные обработки, не допускать выпас сельскохозяйственных животных.
Что необходимо помнить при обнаружении на себе клеща, а также в период эпидсезона КГЛ
( апрель- август)?
при обнаружении клеща на теле необходимо немедленно обратиться в ближайшее лечебно-профилактическое учреждение;
после удаления клеща необходимо в течение 14 дней наблюдать за своим состоянием здоровья и при малейшем его ухудшении обращаться к врачу;
владельцам сельскохозяйственных животных, лицам, посещающим пастбища, выполняющим полевые работы, находившихся на отдыхе в природном биотопе и не отмечавших укуса клеща, при ухудшении самочувствия ( повышение температуры, головная и мышечная боль, слабость) необходимо немедленно обратиться к врачу.
Вакцина против Крымской геморрагической лихорадки пока не разработана и иммунизация населения не проводится. Поэтому основными мероприятиями по профилактике КГЛ остаются меры направленные на предотвращение контакта клещей с человеком.
Выполняя эти несложные правила вы позволите сохранить свое здоровье и здоровье своих близких.
Источник
Геморрагическая лихорадка с почечным синдромом (ГЛПС) — симптомы и лечение
Что такое геморрагическая лихорадка с почечным синдромом (ГЛПС)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Геморрагическая лихорадка с почечным синдромом (ГЛПС) — это группа острых инфекционных заболеваний, вызываемых хантавирусами из семейства Bunyaviridae, которые поражают мелкие сосуды всего организма, вызывают расстройства свёртывающей системы, нарушают кровообращение и работу почек. Клинически проявляется в виде общей инфекционной интоксикации, воспаления соединительной ткани почек, не поддающегося лечению антибиотиками, и геморрагического диатеза (повышенной кровоточивости тканей). В зависимости от формы заболевания летальность колеблется от 1 % до 15 %.
Синонимы: дальневосточная или корейская геморрагическая лихорадка, геморрагический нефрозонефрит, скандинавская эпидемическая нефропатия и др.
Этиология
Таксономия возбудителя болезни:
- домен — вирусы
- реалм — riboviria
- тип — negarnaviricota
- класс — ellioviricetes
- порядок — bunyavirales (буньявирусы)
- семейство — hantaviridae (хантавирусы)
- род — orthohantavirus (ортохантавирусы)
- виды — Hantaan (Хантаан), Seul (Сеул), Puumala (Пуумала), Dobrava/belgrade, Amur.
Определение ГЛПС как вирусной болезни было предложено советским бактериологом, вирусологом и иммунологом А. А. Смородинцевым в 1944 году. Сам вирус был выделен от животных южно-корейским учёным Н. W. Lee в 1976 году, от человека — в 1978 году.
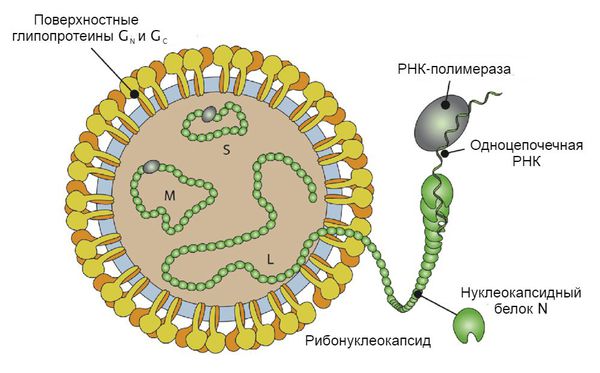
Вирусные частицы представляют собой образования округлой формы диаметром 90-130 нм. Они имеют липидную оболочку с выступами (гликопротеиновыми шипами), содержат одноцепочечную РНК. Геномом кодируются: РНК-зависимая РНК-полимераза, нуклеокапсидный белок N, поверхностные глипопротеины GN GC. В зависимости от вида вируса имеется различное количество открытых рамок считывания, кодирующих неструктурные белки. Проникновение вируса в клетку хозяина осуществляется путём прикрепления к её поверхности с помощью специфических белков G.
Интересен тот факт, что мутации хантавирусов при репликации проходят параллельно с эволюционными изменениями их природных носителей (грызунов).
Устойчивость вирусов во внешней среде небольшая и зависит от сочетания влажности и температуры: при 56°C они погибают за 15-30 минут, от 0°С до 4°С — за 12 часов, в пробирке с кровью при 4°С сохраняются около 4-7 дней. При комнатной температуре хантавирусы остаются в помещении около 5-9 дней. В естественных условиях леса или луга при средней дневной температуре 20°C и влажности 40-60 % вирус в подстилке сохраняется до 2 недель. Вирусы не выдерживают повышенную кислотность, быстро инактивируются при воздействии ацетона, бензола и хлороформа, погибают от ультрафиолета [1] [2] [7] [9] .
Эпидемиология
- ГЛПС, вызванная вирусом Пуумала, регистрируется преимущественно в Европе и европейской части России (до 97 % всех случаев), а также в Башкортостане;
- ГЛПС, вызванная вирусами Хантаан, Амур и Сеул, регистрируется на Дальнем Востоке, в Китае, Японии, Южной Корее и КНДР;
- ГЛПС, вызванная вирусом Добрава, наблюдается в основном на Балканах.
Все перечисленные возбудители также могут циркулировать повсеместно в незначительной концентрации.
Заболевание является природно-очаговым зоонозом, т. е. встречается на определённых территориях, где есть основной источник инфекции — дикие мышевидные грызуны:
- рыжая и желтогорлая полёвка (в Европейской части РФ);
- красно-серая полёвка, полевая и азиатская лесная мышь (на Дальнем Востоке);
- коричневая или норвежская крыса (в Скандинавских странах).
В городах незначительная роль отводится домовым мышам и крысам. Сами грызуны, как правило, являются бессимптомными вирусоносителями (вирусные частицы выявляются у них во всех средах организма, но больше — в лёгких).
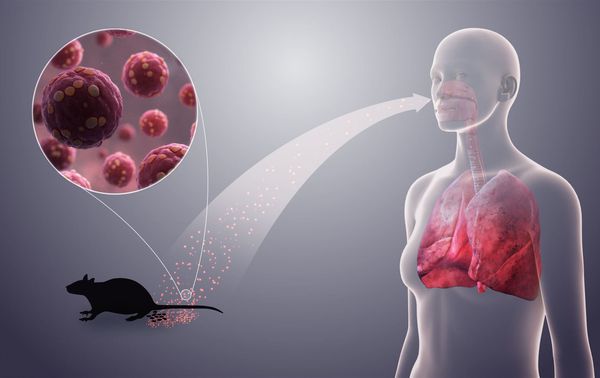
Заражение грызунов происходит при контакте между собой, в основном через слюну воздушно-капельным путём. Человек в основном заражается через мочу и фекалии грызунов, содержащие вирус.
Механизмы передачи вируса :
- Воздушно-пылевой — при вдыхании частичек высохших фекалий грызунов, например, при уборке на даче (основной путь заражения). Вирус попадает в лёгкие человека, где имеются наиболее благоприятные условия для его развития.
- Контактный — при попадании инфицированного материала из внешней среды на поврежденную кожу или слизистые оболочки, а также при укусе животного.
- Алиментарный — при употреблении термически необработанных продуктов, обсеменённых вирусом (овощей, корнеплодов).
- Водный — при употреблении некипячёной воды с попавшим в неё вирусами.
- Вертикальный — от заражённой матери к плоду.
Человек обычно не является источником инфекции, для окружающих не заразен (случаи заражения крайне редки и наблюдаются только в лаборатории).
К заболеванию восприимчивы все люди, чаще всего болеют мужчины активного возраста, связанные с определёнными профессиями или образом жизни (фермеры, ассенизаторы, трактористы, лесники, геологи, дачники, работники промышленных предприятий). Дети, женщины и пожилые люди болеют значительно реже в связи с меньшим контактом с источниками вируса в природной среде и особенностями иммунитета (если человек уже контактировал с вирусом).
Сезонность — летне-осенняя, раз в 3-4 года заболеваемость увеличивается из-за активизация грызунов, обитающих рядом с людьми.
Иммунитет после перенесённого заболевания стойкий, пожизненный, типоспецифичен. Повторные заболевания ГЛПС обусловлены, как правило, другим типом вируса (за исключением иммунодепрессивных состояний). В первые дни болезни появляются антитела класса М — ранние защитные белки, которые указывают на острую стадию процесса. Они могут сохраняться до 18 месяцев. Спустя непродолжительное время в крови, лимфе и слюне появляются антитела класса А. Они также характерны для острого периода болезни, но иногда выявляются даже спустя годы (например при ГЛПС, вызванной вирусом Пуумала). Также в организме вырабатываются антитела классов Е и G, которые являются показателем сформировавшегося иммунитета и сохраняются пожизненно [1] [2] [6] [7] .
Симптомы геморрагической лихорадки с почечным синдромом
Инкубационный период составляет от 4 до 49 дней. В среднем он длится 2-3 недели. Его продолжительность зависит от вида возбудителя, дозы попавшего в организм патогена, места проникновения, иммунореактивности организма и др.
Подавляющее большинство случаев протекает под маской лёгкого и среднетяжёлого ОРЗ в виде непродолжительной остролихорадочной формы и, как правило, не распознаются.
- общей инфекционной интоксикации;
- поражения почек;
- геморрагический;
- поражения желудочно-кишечного тракта;
- нарушения гемодинамики;
- нейроэндокринный;
- поражения респираторного тракта.
Начало заболевания (лихорадочный период) обычно острое, иногда наблюдается небольшая продрома в виде познабливания, ломоты в теле, повышения температуры тела до 37,5-38°С. Появляется лихорадка с быстрым нарастанием температурной реакции до максимальных цифр (38-40°С), которые держатся в течение 5-11 дней. Колебания температурной кривой не имеют каких-либо особенностей. Больных беспокоит озноб, выраженная головная боль, ломота и боли в мышцах и суставах, сухость во рту и жажда. Быстро нарастает слабость, потливость, адинамия. Может возникнуть небольшой кашель.
Внешний вид больных : гиперемированная (покрасневшая) верхняя половина тела, инъецированные красноватые склеры (белки глаз), возможна пятнистая энантема мягкого нёба (появление мелких пятен). При прогрессировании болезни появляется петехиальная сыпь (мелкие кровоизлияния) в области туловища, внутренней поверхности плеч и местах уколов, возможны небольшие носовые кровотечения. При сдавливании тканей и щипках в этих местах появляется геморрагическая сыпь.
Со стороны сердца отмечается относительная брадикардия, артериальное давление немного снижено. У чувствительных людей может возникнуть дискомфорт в поясничной области. К концу лихорадочного периода начинает снижаться количество отделяемой мочи (диурез) и частота мочеиспускания.
Если процесс не купируется на начальном этапе, то болезнь переходит в следующую стадию — олигурическую (разгар болезни) . Температура тела внезапно снижается до нормы и временно повышается на фоне ухудшения общего состояния, т. е. резкой слабости — астении, адинамии, тошноты. Нарушается зрение — появляются мушки и туман перед глазами. Возможно развитие псевдоменингита (головная боль, тошнота, рвота, напряжение затылочных мышц, отсутствие воспалительных изменений в ликворе), локальных парезов, параличей и психических нарушений (например нарушения сознания и сна). Нарастает дискомфорт и боли в поясничной области (особенно при надавливании), появляется рвота с примесью крови и икотой (в тяжёлых случаях). Язык сухой, покрыт серо-коричневым налётом. Живот вздут, болезнен в эпигастрии и околопупочной области, возможно увеличение размеров печени и диарея.
Внешний вид пациента изменяется : гиперемия лица и верхней части туловища сменяется бледностью, нарастает геморрагический синдром: возникают массивные кровоизлияния в склеры, длительные носовые кровотечения, любое прижатие ткани вызывает выраженную геморрагическую сыпь. Возможно развитие кишечного кровотечения.
При дальнейшем прогрессировании болезни развивается абсолютная брадикардия и артериальная гипотония , иногда вплоть до коллапса (острой сердечно-сосудистой недостаточности с потерей сознания и угрозой смерти). В лёгких отмечается жёсткое дыхание, сухие или (реже) влажные хрипы.
Ведущим расстройством олигурической стадии является прогрессирующее снижение количества отделяемой мочи вплоть до анурии (полного её отсутствия). В это время наиболее часто развиваются осложнения и летальные исходы.
Если пациент пережил период разгара болезни, то с 9-13 дня от начала заболевания в результате формирования иммунитета постепенно начинается выздоровление — полиурическая стадия . Она длится 2-3 недели. При этом стойко нормализуется температура тела, уменьшаются головные боли, слабость (остаточно может сохраняться долго), появляется аппетит, здоровый сон. Возобновляется и усиливается мочеиспускание, иногда вплоть до 10 литров в сутки, пациент начинает чаще ходить в туалет ночью. Ослабевают боли в поясничной области и животе. Работа кишечника часто нарушена (частичный парез), стул неустойчив, может развиваться сердечная аритмия , неустойчивость артериального давления. Постепенно исчезают геморрагические проявления и кровотечения.
В дальнейшем после тяжёлых форм наблюдается длительный период выздоровления. Он проявляется астено-невротическими признакам различной степени выраженности. Внутренние органы вполне справляются со своими основными функциями, однако на первый план выходят такие жалобы, как необъяснимая слабость, повышенная утомляемость, эмоциональная нестабильность, плохой сон, чрезмерная потливость, иногда головные боли. Наблюдается небольшое снижение артериального давления, частое ночное мочеиспускание, тремор пальцев, возможны рецидивирующие пиелонефриты .
Признаки потенциального развития тяжёлой формы болезни :
- быстрое наступление слабости, стойкое снижение артериального давления вплоть до коллапса;
- выраженные кровотечения (геморрагический синдром);
- частая повторная рвота, икота;
- мучительные боли в животе и пояснице, резкое падение количества отделяемой мочи с массивной потерей белка (в моче);
- выраженные нарушения зрения;
- сильный кашель, одышка (острый респираторный дистресс-синдром);
- быстрое повышение креатинина в крови, массивный ранний лейкоцитоз (увеличение лейкоцитов в крови).
ГЛПС у беременных
Заболевание протекает несколько тяжелее, чаще переходит в тяжёлую стадию и повышает риск осложнений. Оно способно привести к развитию дистресс-синдрома лёгких, тромбоцитопении и повышению уровня печёночных трансаминаз.
Возможны преждевременные роды, а также внутриутробное инфицирование плода на разных сроках беременности (чаще это происходит во время родов). При этом какого-то специфического воздействия на плод не отмечено [1] [3] [6] [12] .
Патогенез геморрагической лихорадки с почечным синдромом
Входные ворота — эпителий дыхательных путей, желудочно-кишечный тракт и повреждённая кожа. В месте проникновения вируса никаких изменений не наблюдается. По кровеносным сосудам патоген распространяется в организме, накапливаясь в клетках макрофагальной ткани, не вызывая при этом никаких симптомов.
По истечению скрытого периода заболевания происходит массивная вирусемия — выход и циркуляция вируса в крови. Она сопровождается активацией иммунной и гормональной систем, которые запускают синтез провоспалительных цитокинов. В результате прямого повреждающего воздействия вируса и иммунопатологических сдвигов повреждается внутренний слой мелких сосудов («излюбленное» место поражения вируса), развивается повышенное слипание тромбоцитов и клеточных элементов, вследствие чего нарушается текучесть крови. Такие изменения приводят к нарушению микроциркуляции, спазму мелких сосудов и нарушению работы органов. Одновременно с этим начинается образование патологических иммунных клеток (аутоиммунная агрессия).
При прогрессировании болезни расстройства микроциркуляции усиливаются, что приводит к системному расстройству гемодинамики, нарушается кровоснабжение органов, нарастает гипоксия, увеличивается кислотность (ацидоз), повреждается структура и функции жизненно важных органов (отёки, кровоизлияния, дистрофия, некроз).
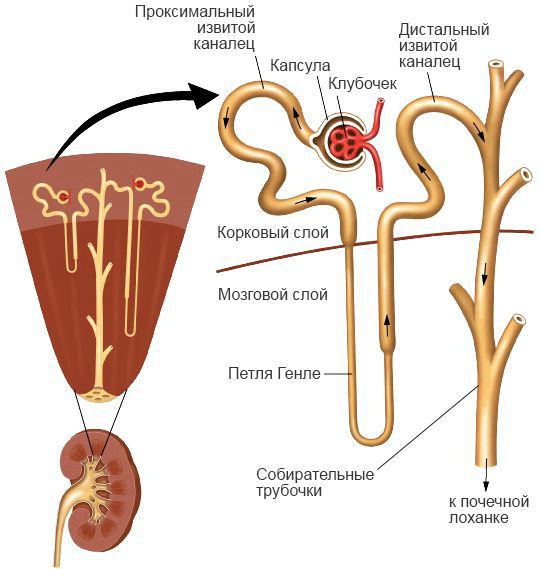
Наиболее выраженные поражения наблюдаются в почках — нарушается микроциркуляция, повышается проницаемость стенки сосудов, на базальной мембране клубочков осаждаются патологические иммунные комплексы. Это ведёт к отёку промежуточного вещества, дистрофии, пропотеванию фибрина и белка в просвет канальцев почек и их обтурацией (закупоркой) — нарушается фильтрация, нарастает ишемия ткани почек и возникает некроз. Это приводит к уменьшению количества отделяемой мочи, нарушению водно-электролитного баланса, уремической интоксикации и ацидозу. Чем тяжелее процесс, тем больше объёмы поражения, что может привести к летальному исходу.
Если с течением времени тяжёлые необратимые изменения не развиваются, то далее происходит наработка антител, начинает превалировать «наступление» иммунной системы. Весь комплекс патологических изменений постепенно регрессирует, клубочковая фильтрация улучшается, наступает осмотический диурез — повышенное мочеотделение, обусловленное действием накопившихся азотистых соединений. Причём иногда при чрезмерной степени и отсутствии адекватного восполнения объёма жидкости могут произойти серьёзные нарушения: обезвоживание, снижение концентрации ионов натрия и калия в крови, нарушение выработки соляной кислоты в желудке [1] [2] [4] [9] .
Классификация и стадии развития геморрагической лихорадки с почечным синдромом
В Международной классификации болезней (МКБ-10), заболеванию присвоен код A 98.5.
Выделяют три степени тяжести:
- лёгкая — артериальное давление выше 100 на 70 мм рт. ст., кровоизлияния на коже и слизистых незначительны или отсутствуют, количество мочи не ниже 500 мл/сутки в течение минимум двух дней, креатинин в норме или незначительно повышен, осложнения отсутствуют;
- среднетяжёлая — артериальное давление составляет 90-100 мм рт. ст., есть кровоизлияния на коже и слизистых, носовые и постинъекционные кровотечения без угрозы жизни, количество мочи не больше 500мл/сутки в течение минимум трёх дней, креатинин повышен умеренно, осложнения отсутствуют;
- тяжёлая — артериальное давление 80 мм рт. ст. и ниже (или шок), массивные жизнеугрожающие кровотечения, объём мочи меньше 50 мл/сутки, креатинин высокий, развиваются осложнения).
Есть данные, что тяжёлое течение инфекции имеет связь с генетической предрасположенностью [1] [2] [5] [9] .
Осложнения геморрагической лихорадки с почечным синдромом
Специфические осложнения ГЛПС :
- инфекционно-токсический шок — развивается на 4-6 день болезни, является наиболее частой причиной летального исхода;
- отёк лёгких (острый респираторный дистресс-синдром) — сопровождается сухим кашлем, одышкой, удушьем, насыщение крови кислородом (оксигенация) ниже 90 %;
- ДВС-синдром — возникает в связи со снижением свёртываемости крови и массивными кровотечениями;
- выраженный геморрагический синдром — приводит к кровотечениям и кровоизлияниям в жизненно важные органы;
- разрыв капсулы почек — может возникнуть при ударе в поясничную область, сопровождается резкими болями на стороне разрыва, падением артериального давления, тахикардией, бледностью с испариной;
- азотемическая уремия — последняя стадия острой почечной недостаточности, сопровождается резким повышением креатинина в крови, нарастанием слабости, сонливостью, адинамией, тошнотой, икотой, судорогами (исход — кома и возможная смерть);
- острая сердечно-сосудистая недостаточность — сопровождается нарушением ритма сердца, набуханием шейных вен, кашлем, бледностью кожи, отёками нижних конечностей, обмороками и головокружениями, снижением артериального давления.
Неспецифические осложнения ГЛПС — воспалительно-гнойные процессы:
Диагностика геморрагической лихорадки с почечным синдромом
К методам диагностики ГЛПС относятся:
- Клинический анализ крови — наблюдается умеренное снижение лейкоцитов, сменяющееся аномальным повышением нейтрофилов (разновидности лейкоцитов) в виду присоединения вторичной флоры, увеличивается количество плазматических клеток, уровень эритроцитов и гемоглобина, снижается количество тромбоцитов, повышается СОЭ (скорость оседания эритроцитов).
- Общий анализ мочи — снижается относительная плотность мочи, обнаруживаются эритроциты, белок, цилиндры и клетки эпителия почек (так называемые клетки Дунаевского).
- Биохимический анализ крови — повышается уровень креатинина, мочевины, печёночных трансаминаз, ЛДГ (лактатдегидрогеназы), калия и магния, снижается концентрация ионов натрия.
- Иммунологические исследования : РНИФ (реакция непрямой иммунофлуоресценции) — отмечается положительный результат к концу первой недели болезни и нарастание титра к 2-3 неделе; ИФА (иммуноферментный анализ) — выявляются специфические антитела класса М в острую фазу (с конца первой недели и до двух месяцев), а также антитела класса G, которые указывают на перенесённое ранее заболевание.
- ПЦР диагностика — выявляет РНК возбудителя в первые дни болезни.
- УЗИ органов брюшной полости и почек — позволяет обнаружить увеличение размеров печени и селезёнки, а также почек с отёком паренхимы и усилением эхогенности коркового вещества.
- Рентген органов грудной клетки — выявляет признаки пневмонии и отёка лёгких.
- ЭКГ — наблюдаются признаки интоксикации и нарушения работы сердца [1][3][7][12] .
Дифференциальная диагностика
Большинство случаев болезни проходят в лёгкой и среднетяжёлой форме, поэтому, как правило, не распознаются, ошибочно принимаясь за начальный период ОРЗ. Также ГЛПС можно спутать с другими заболеваниями:
- Грипп — чётких различий нет. При этой болезни, как правило, всегда присутствуют симптомы поражения верхних дыхательных путей, в то время как при ГЛПС это более редкое явление.
- Омская геморрагическая лихорадка — отличается слабо выраженным геморрагическим синдромом, низкой протеинурией, слабо выраженными болями в животе и поясничной области, отсутствием острой почечной недостаточности, в основном наблюдается поражение центральной нервной системы и лёгких.
- Брюшной тиф — отличается постепенным началом, болью в правой подвздошной области, специфической розеолёзной сыпью и заторможенностью.
- Менингококцемия — отличается специфическим звёздчатым характером сыпи в начале заболевания на фоне инфекционно-токсического шока, часто сопровождается гнойным менингитом и выраженным повышением нейтрофилов в крови.
- Лептоспироз — выраженные боли в икроножных мышцах, увеличение печени и селезёнки, пятнисто-папулёзная сыпь, нейтрофильный лейкоцитоз);
- Клещевой энцефалит — связан с укусом клеща, отличается преимущественным поражением центральной нервной системы, отсутствием геморрагического синдрома и поражения почек.
- Пиелонефрит — обычно связан с переохлаждением, отличается отсутствием геморрагического синдрома, чаще наблюдается одностороннее поражение, быстрый эффект от применения антибиотиков.
- Хирургическая патология живота — отличается нейтрофильным лейкоцитозом, в начале патологии появляется боль, а лишь затем — интоксикация и лихорадка [1][2][3][11] .
Лечение геморрагической лихорадки с почечным синдромом
Лёгкие и многие формы среднетяжёлых случаев болезни лечат дома или в отделении ОРЗ стационаров как нераспознанные случаи. Часть среднетяжёлых и тяжёлых случаев подлежат госпитализации в инфекционные стационары с наличием отделения реанимации и интенсивной терапии (ОРИТ), при отсутствии инфекционного стационара — в общетерапевтический. Транспортировка должна осуществляться без тряски, так как есть риск разрыва почек.
Режим — постельный, до прекращения выраженной полиурии:
- при лёгкой форме — до 10 дней;
- при среднетяжёлой форма — до 3 недель;
- при тяжёлой форме — до 1 месяца.
Показана механически и химически щадящая диета с достаточным количеством соли. Наиболее подходит диета № 4 по Певзнеру. Необходимо контролировать уровень потребляемой жидкости. В начале болезни, когда функция почек сохранена, показано обильное питьё. В фазу олигоанурии нужно строго следить, чтобы количество потреблённой жидкости не превышало объёма выведенной более чем на 700 мл. В разгар болезни нужно исключить продукты, богатые белком (мясо, рыбу, бобовые) и калием (овощи, фрукты, сухофрукты, картофель). В период выздоровления их нужно включить в рацион. Голодать нельзя, так как оно усиливает распада белка и увеличивает уровень мочевины в крови (азотемия).
Специфической противовирусной терапии прямого действия на сегодняшний день нет. В ранние сроки болезни при среднетяжёлых и тяжёлых формах возможно применение препарата общевирусного действия ( рибавирина ) коротким курсом.
Патогенетическое лечение , направленное на механизм развития болезни, имеет важное значение. Зачастую оно определяет исход болезни. Данная терапия включает в себя:
- дезинтоксикацию организма — грамотное введение изотонических растворов в зависимости от фазы болезни, гемодиализ, борьба с азотемией;
- антиоксидантную терапию — использование средств, подавляющих перекисное окисление липидов;
- профилактику и лечение инфекционного-токсического шока и ДВС-синдрома — применение гормонов, антикоагулянтов и др.;
- профилактику и лечение отёков мозга и лёгких с помощью гормонов;
- борьбу с бактериальными осложнениями — антибактериальные средства назначаются по показаниям;
В период выздоровления показано использование общеукрепляющих средств и адаптогенов: минеральных препаратов (например глюконат кальция ), витаминных комплексов и растительных экстрактов (например элеутерококка ).
Сроки выписки пациентов :
- лёгкая форма — не ранее 12-го дня болезни;
- среднетяжёлая форма — не ранее 16-го дня болезни;
- тяжёлая форма — не ранее 21-го дня болезни.
Диспансерное наблюдение за переболевшими осуществляется в зависимости от тяжести заболевания на срок от 3 до 12 месяцев с периодическими осмотрами инфекциониста и нефролога, а также обследованиями в зависимости от ситуации [1] [2] [4] [8] .
Прогноз. Профилактика
При лёгких формах и большей части среднетяжёлых форм прогноз благоприятный: через 3-6 недель наблюдается полное выздоровление. При части среднетяжёлых и тяжёлых формах процесс восстановления может занять месяцы, иногда годы, возможно стойкое нарушение функции некоторых органов (в основном почек). При развитии осложнений нередки летальные исходы (в основном при ГЛПС, вызванной вирусом Хантаан).
Профилактика ГЛПС на современном этапе включает в основном неспецифические мероприятия:
- дератизационные мероприятия — комплекс мер, направленных на уменьшение численности грызунов;
- обеспечение грызунонепроницаемости помещений и зданий;
- борьбу с помойками;
- работу в респираторах в запылённых помещениях, где могли быть грызуны;
- подготовку медицинских работников;
- санитарно-гигиеническое обучение населения.
Специфическая профилактика разработана лишь частично — это вакцинация населения на определённых территориях. Она обеспечивает защиту только от вируса Хантаан, поэтому применяется лишь в некоторых странах Азии [1] [6] [10] [11] .
Источник